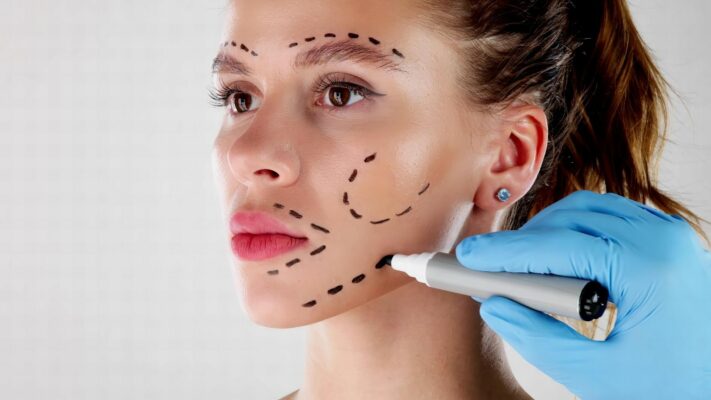
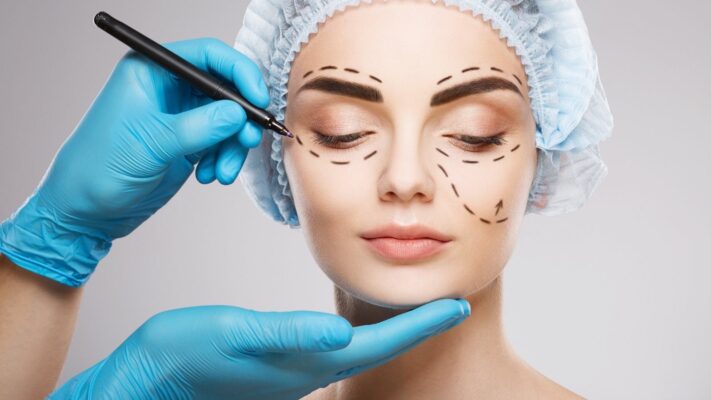
La chirurgie plastique est l’art de remodeler et de réparer diverses parties du corps. Cette discipline chirurgicale se concentre à la fois sur la résolution des problèmes fonctionnels (de fonctionnement) et sur l’amélioration de l’apparence esthétique (visuelle). Son objectif principal est d’assurer l’intégrité corporelle et d’améliorer la qualité de vie de la personne, qu’il s’agisse d’une perte de tissu due à un accident, d’une différence congénitale ou de changements survenus avec le temps. Des techniques chirurgicales avancées sont utilisées pour ramener les structures corporelles à la forme et à la fonction les plus idéales.

EFC CLINIC est un centre d’excellence spécialisé dans les domaines les plus exigeants de la médecine chirurgicale, allant de la chirurgie esthétique aux traitements interventionnels — où chaque étape est menée avec une attention méticuleuse. L’excellence médicale, la sensibilité esthétique et une éthique sans compromis s’y rejoignent. Nos spécialistes formés en surspécialité visent à obtenir des résultats naturels et fiables en offrant des soins fondés sur des preuves, grâce à une imagerie moderne, des protocoles standardisés et des systèmes de sécurité. De la consultation à la guérison, votre prise en charge est coordonnée de bout en bout avec une communication claire, une planification transparente et un respect authentique de votre santé.
Les domaines de la chirurgie plastique se limitent-ils uniquement à l’esthétique ?
Dans la société, lorsque l’on parle de chirurgie plastique, on pense d’abord à la chirurgie esthétique ou cosmétique, mais il s’agit en réalité d’un domaine beaucoup plus vaste. La chirurgie plastique couvre essentiellement deux grands sous-domaines : la chirurgie reconstructrice (réparatrice) et la chirurgie cosmétique (esthétique).
Qu’est-ce que la chirurgie réparatrice (reconstructrice) ?
La chirurgie reconstructrice, par définition, se concentre sur les structures du corps « anormales » ou ayant perdu leur fonction. L’objectif clinique principal est de restaurer la fonction et l’apparence normales en corrigeant les malformations congénitales, les blessures dues à un accident, les infections ou les maladies (par exemple le cancer).
Voici quelques exemples courants de chirurgie réparatrice :
- Réparation des fentes labiales et palatines
- Reconstruction mammaire après cancer du sein
- Correction des contractures (rétractions) après brûlures sévères
- Réimplantation (replantation) de membres amputés à la suite d’un traumatisme
- Comblement des pertes de tissu après l’exérèse d’une tumeur
D’un point de vue clinique et administratif, la chirurgie réparatrice est généralement considérée comme « médicalement nécessaire » et est donc évaluée dans le cadre de la couverture d’assurance maladie.
Qu’est-ce que la chirurgie cosmétique (esthétique) ?
À l’inverse de la chirurgie reconstructrice, la chirurgie cosmétique est réalisée pour remodeler ou modifier des structures « normales » du corps. L’objectif de la chirurgie cosmétique est entièrement esthétique ; le seul but est d’améliorer l’apparence actuelle du patient et d’en modifier la forme.
Quelques procédures esthétiques courantes :
- Augmentation ou réduction mammaire
- Liposuccion (aspiration de graisse)
- Abdominoplastie (plastie abdominale)
- Ritidectomie (lifting du visage)
- Rhinoplastie (chirurgie esthétique du nez)
Comme la chirurgie cosmétique n’est pas considérée comme médicalement nécessaire, elle est classée comme une procédure « élective » (sur demande) et n’est généralement pas prise en charge par l’assurance maladie.
La frontière entre esthétique et réparation est-elle toujours nette en chirurgie plastique ?
Réunir ces deux domaines constitue l’identité fondamentale de la chirurgie plastique. Cependant, en pratique, la distinction entre « réparatrice » et « cosmétique » est souvent floue. Cette ambiguïté peut créer des difficultés tant en matière de classification clinique que de remboursements par les assurances.
La rhinoplastie (chirurgie du nez) est l’exemple le plus classique de cette ambiguïté.
Une rhinoplastie réalisée uniquement pour « améliorer l’apparence du nez » est classée comme « cosmétique ». En revanche, la même procédure chirurgicale, nécessaire pour « restaurer une respiration normale et une apparence normale après une mauvaise fracture du nez », est classée comme « réparatrice » (reconstructrice).
Cela montre que la classification dépend non pas de la technique chirurgicale elle-même, mais de la cause du défaut (par exemple congénital/traumatique vs anatomie normale) et de l’objectif principal (restaurer la fonction vs améliorer l’apparence).
Qui est le bon candidat pour la chirurgie esthétique ?
La chirurgie esthétique est réalisée pour améliorer « l’apparence et la confiance en soi » d’un patient. Pour les patients recherchant des procédures esthétiques, la motivation principale est souvent une insatisfaction vis-à-vis de l’image corporelle. C’est pourquoi la sélection du patient nécessite non seulement une évaluation physique, mais aussi une évaluation de l’état psychologique et des motivations du patient.
Quel est le rôle de l’évaluation psychologique ?
Un élément critique de la consultation avant une procédure esthétique est une évaluation psychologique approfondie. L’objectif principal de cette évaluation est d’identifier des « profils de patients » ou des formes de psychopathologie pouvant constituer un obstacle à l’intervention chirurgicale.
L’un des principaux troubles préoccupants est le trouble dysmorphique corporel (TDC) (BDD). Les patients atteints de TDC peuvent avoir des attentes irréalistes qui ne peuvent pas être corrigées chirurgicalement ou une perception déformée de leur anatomie « normale ». Dans de tels cas, ces patients peuvent être mieux pris en charge « par un professionnel de la santé mentale plutôt que par un chirurgien esthétique ». Cette évaluation psychologique constitue une responsabilité éthique et clinique reposant sur le jugement individuel du chirurgien.
Quelles sont les complications courantes de la chirurgie plastique ?
Comme toutes les spécialités chirurgicales, la chirurgie plastique comporte intrinsèquement des risques.
Comme toutes les interventions, la chirurgie plastique comporte certains risques. Les complications potentielles les plus fréquentes sont :
- Infection du site opératoire
- Hématome (accumulation de sang)
- Sérome (accumulation de liquide)
- Déhiscence (ouverture) des bords de la plaie
- Nécrose (mort tissulaire)
- Thromboembolie veineuse (TEV)
L’hématome et le sérome sont des accumulations fréquentes au niveau de la plaie pouvant compromettre les résultats chirurgicaux.
Pourquoi le risque de thromboembolie veineuse (TEV) est-il si important ?
La thromboembolie veineuse (TEV), qui comprend la thrombose veineuse profonde (TVP) et l’embolie pulmonaire (EP – caillot dans le poumon), est l’une des complications potentielles les plus graves et mettant la vie en danger en chirurgie plastique. Le risque n’est pas le même pour toutes les procédures ; en particulier, l’abdominoplastie (plastie abdominale) est décrite comme « l’une des procédures de chirurgie plastique à plus haut risque de thromboembolie veineuse ».
C’est pourquoi il est crucial d’évaluer le risque thrombotique du patient à l’aide d’outils tels que le score de Caprini. Chez les patients à haut risque, une prophylaxie par des médicaments anticoagulants peut être nécessaire.
Cependant, cela crée un conflit clinique critique, surtout dans les procédures esthétiques à haut risque. Des procédures comme la plastie abdominale, qui présentent le risque thrombotique le plus élevé, impliquent également de « vastes surfaces crues et une dissection tissulaire ». Cette dissection extensive pouvant augmenter de manière significative le risque d’hématome ou de saignement, « l’utilisation d’anticoagulants en préopératoire » peut être risquée.
Le chirurgien doit alors prendre une décision clinique difficile : réduire le risque de caillot par des anticoagulants peut entraîner une complication chirurgicale directe (hématome), ce qui peut compromettre la viabilité des tissus ou nécessiter une nouvelle intervention.
Contactez-nous dès maintenant pour obtenir des informations détaillées sur nos traitements et interventions et pour prendre rendez-vous !
Comment se déroule l’opération de lifting du visage (ritidectomie) ?
La procédure de lifting du visage a connu une évolution importante au fil des années. Les techniques précoces du début des années 1900 reposaient uniquement sur l’excision de l’excès de peau. Mais ces méthodes fondées uniquement sur la tension cutanée perdaient leur efficacité avec le temps en raison de « l’élasticité naturelle de la peau ». Cette limitation a poussé les chirurgiens à explorer des couches plus profondes sous la peau afin d’obtenir un rajeunissement plus durable et d’apparence plus naturelle.
Qu’est-ce que la technique SMAS ?
Dans les liftings modernes, un tournant majeur a été la définition anatomique, en 1976, du SMAS (Système musculo-aponévrotique superficiel). Le SMAS est une couche fasciale (tissu conjonctif) distincte située juste sous la peau, continue avec les muscles du cou, et entourant les muscles de la mimique.
Dans les techniques SMAS, après le décollement cutané, cette couche SMAS sous-jacente est manipulée. Il existe deux méthodes principales : replier le SMAS sur lui-même (plication) ou en retirer une partie et le retendre (SMASectomie). Ces techniques sont principalement utilisées pour corriger l’affaissement de la ligne mandibulaire (jowl) et le relâchement du cou dus à l’affaissement des joues.
Qu’est-ce que le lifting profond (Deep Plane) ?
L’évolution ultérieure du lifting du visage a consisté à déplacer le plan de dissection plus en profondeur, c’est-à-dire dans le plan sous-SMAS. C’est la différence critique de ces techniques. Le chirurgien peut soulever le SMAS, la graisse malaire sus-jacente et la peau comme une unité intégrée. Le lifting en plan profond permet de libérer les ligaments de rétention clés du visage, autorisant un relèvement complet et une remise en suspension du tiers moyen du visage.
Quelle technique de lifting est meilleure ?
C’est un sujet qui continue d’être débattu parmi les chirurgiens. Les techniques en plan profond peuvent offrir l’avantage d’une fermeture cutanée sans tension, car la traction est fixée aux tissus profonds, et peuvent être plus efficaces pour relever le tiers moyen du visage.
Cependant, ces bénéfices s’accompagnent d’une difficulté technique accrue. La dissection sous-SMAS est plus complexe, comporte « un risque plus élevé pour le nerf facial » et nécessite généralement une période de récupération plus longue. Certaines études soutiennent des résultats supérieurs du plan profond, tandis que d’autres n’ont pas trouvé de différence significative à long terme. Cela suggère que, pour le praticien, l’exécution méticuleuse de la technique choisie et l’expérience du chirurgien pourraient être plus déterminantes que le plan spécifique de la dissection.
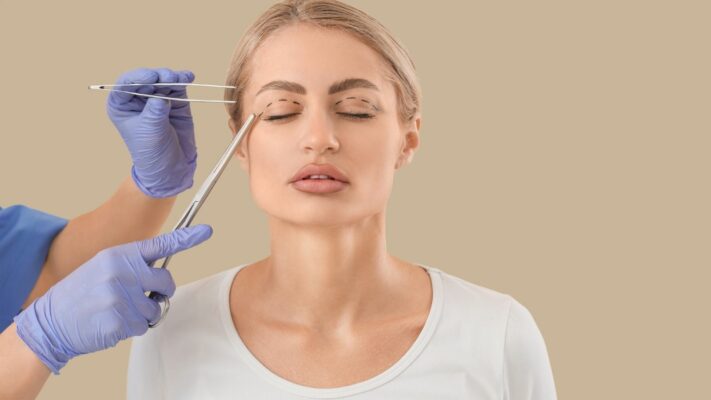
Comment se déroule la chirurgie des paupières (blépharoplastie) ?
La blépharoplastie supérieure implique généralement l’exérèse de l’excès de peau (dermatochalasis), du muscle relâché et des coussinets graisseux herniés :
La paupière inférieure est plus complexe et l’approche est déterminée en fonction de la plainte principale du patient.
Quelles méthodes sont utilisées en chirurgie de la paupière inférieure ?
En chirurgie de la paupière inférieure, il existe deux approches principales, dont le choix dépend de l’anatomie du patient :
Approche transcutanée (incision externe) : L’incision est réalisée à travers la peau, juste (environ 1 mm) sous la ligne des cils. Cette approche est principalement utilisée chez les patients présentant un excès de peau de la paupière inférieure et un relâchement cutanéo-musculaire. Elle permet l’exérèse directe de l’excès de peau, mais comporte un risque plus élevé de malposition postopératoire de la paupière inférieure (par exemple ectropion – éversion de la paupière) en raison de la cicatrice verticale et de la tension.
Approche transconjonctivale (incision interne) : Il s’agit d’une approche interne. L’incision est réalisée à travers la conjonctive à l’intérieur de la paupière inférieure, de sorte qu’il n’y a aucune cicatrice visible à l’extérieur. Cette approche est indiquée principalement chez les patients (souvent plus jeunes) sans excès cutané marqué, mais se plaignant de coussinets graisseux orbitaires herniés (« poches »). Elle ne laisse pas de cicatrice visible et le risque de rétraction palpébrale est minimal.
Quelle est la conception moderne de la blépharoplastie ?
La philosophie moderne de la chirurgie des paupières a connu un changement important. « Historiquement, la chirurgie esthétique de la paupière inférieure était une procédure réductrice axée sur l’ablation de la peau, du muscle et de la graisse. » Cette approche agressive conduisait souvent à une apparence « creusée » et « opérée » autour des yeux.
Le « nouveau concept » ou la « chirurgie moderne des paupières » se concentre plutôt sur « la préservation du volume périorbitaire ». Cela est obtenu par la « préservation et le repositionnement de la graisse ». Dans cette technique, la graisse orbitaire herniée n’est pas retirée ; elle est au contraire avancée et étalée au-dessus du rebord orbitaire afin de combler le sillon lacrymal. Cela représente un changement fondamental de compréhension du vieillissement périorbitaire, considéré non seulement comme un excès de tissu, mais aussi comme une perte de volume et un affaissement.
Qu’est-ce que l’approche ouverte et l’approche fermée en rhinoplastie ?
C’est l’une des questions les plus fréquemment posées par les patients et elle représente un compromis chirurgical : exposition (visibilité) vs préservation des tissus.
Approche de rhinoplastie ouverte (externe)
Dans cette technique, en plus des incisions internes, une petite incision est réalisée sur la columelle, le pont cutané entre les deux narines. Cela permet au chirurgien de soulever complètement la peau du nez et de voir directement la charpente cartilagineuse et osseuse sous-jacente.
L’approche ouverte est privilégiée lorsque le chirurgien doit voir la charpente nasale. Les principales raisons sont :
- Déformations complexes de la pointe nasale
- Modification importante du dorsum nasal
- Déviations nasales sévères
- Réparations structurelles nécessitant des greffons (greffes de cartilage)
Approche de rhinoplastie fermée (endonasal)
Dans cette approche, toutes les incisions sont réalisées à l’intérieur des narines. Il n’y a pas de cicatrice visible à l’extérieur. Le chirurgien accède à la charpente nasale en travaillant à travers ces incisions internes.
L’approche fermée est utilisée pour des modifications moins étendues et dans les situations où la préservation de l’enveloppe des tissus mous est importante :
- Problèmes plus simples de la pointe nasale
- Intervention minimale sur le dorsum nasal
- Patients à peau fine
L’approche ouverte, en échange d’une visualisation maximale de la charpente chirurgicale, renonce à l’absence de cicatrice visible (en laissant une petite cicatrice sur la columelle). L’approche fermée, elle, préserve la columelle mais limite la visibilité. La décision du chirurgien est stratégique : la complexité de la déformation est-elle suffisamment importante pour nécessiter la pleine visibilité offerte par l’approche ouverte ?
Qu’est-ce que la rhinoplastie de préservation (Preservation Rhinoplasty) ?
La rhinoplastie de préservation est une philosophie chirurgicale pouvant être appliquée aux approches ouverte et fermée, et qui met l’accent sur la « préservation osseuse-cartilagineuse ». Au lieu de retirer agressivement la bosse (dorsum) en la « cassant », on utilise souvent des techniques d’« impaction » (abaissement en retirant les tissus de soutien sous-jacents) afin d’abaisser le dorsum tout en préservant son intégrité structurelle naturelle.
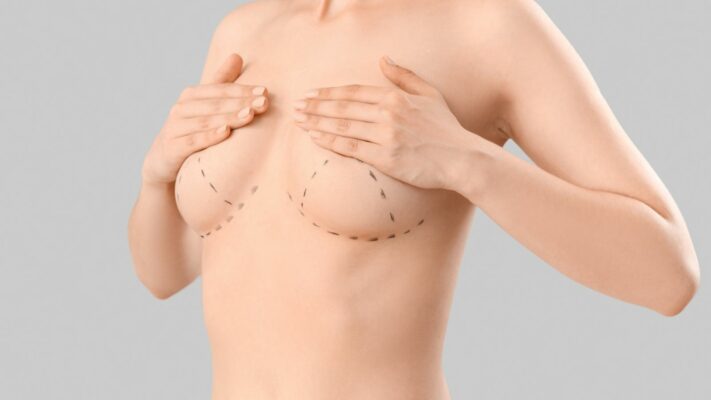
À quoi faut-il faire attention lors d’une augmentation mammaire ?
Lors de la planification d’une augmentation mammaire, deux décisions fondamentales sont prises : le type d’implant (silicone ou sérum physiologique, surface lisse ou texturée) et l’emplacement de l’implant.
Qu’est-ce que le plan de placement de l’implant ?
Il existe deux principales loges anatomiques où l’implant peut être placé :
- Subglandulaire (au-dessus du muscle) : l’implant est placé derrière la glande mammaire mais devant le muscle pectoral (grand pectoral).
- Submusculaire (sous le muscle) : l’implant est placé partiellement ou totalement derrière le muscle pectoral.
Quelle est la complication la plus fréquente après une augmentation mammaire ?
La contracture capsulaire (CC) est « la complication la plus fréquente » après une chirurgie mammaire avec implant. Elle est définie comme une « réaction de corps étranger excessivement fibrotique (durcissante) » de l’organisme à l’implant. Ce processus entraîne la formation d’une capsule (membrane) épaisse et fibreuse autour de l’implant. Avec le temps, cette capsule se contracte, rendant le sein dur, douloureux et esthétiquement déformé.
Le traitement de référence (« gold standard ») des CC symptomatiques (de degré sévère) est une intervention chirurgicale (capsulectomie – ablation de la capsule). Cependant, même la prise en charge chirurgicale présente un « taux de récidive (réapparition) important ».
Contactez-nous dès maintenant pour obtenir des informations détaillées sur nos traitements et interventions et pour prendre rendez-vous !
Comment réduire le risque de contracture capsulaire ?
Sur la base des preuves, certains facteurs sont connus pour augmenter le risque. Lorsque ces facteurs se combinent, le profil de risque augmente :
- Placement subglandulaire (au-dessus du muscle)
- Implants à surface lisse
- Implants remplis de silicone (par rapport au sérum physiologique)
Cela crée un arbre décisionnel clair pour le chirurgien. On peut dire que la configuration la plus à risque est un implant en silicone à surface lisse placé en plan au-dessus du muscle. À l’inverse, la configuration fondée sur les preuves pour minimiser le risque de CC est un implant à surface texturée placé en plan sous-musculaire.
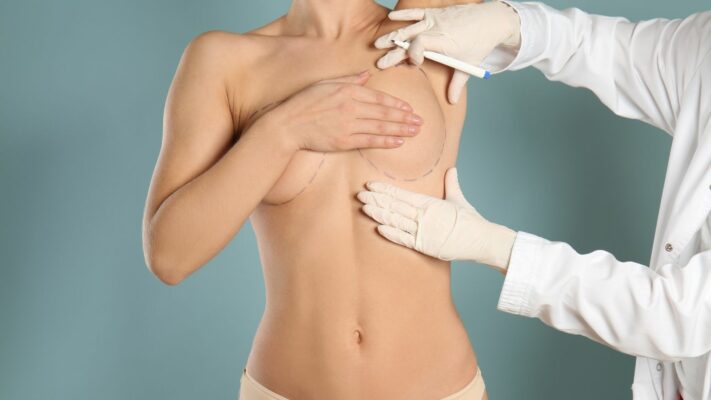
Comment planifie-t-on un lifting des seins (mastopexie) et une réduction mammaire ?
Lors de la planification d’une mastopexie (lifting) ou d’une réduction mammaire, le chirurgien doit résoudre simultanément deux problèmes anatomiques distincts : (1) remodeler l’enveloppe cutanée (le « soutien-gorge cutané ») pour corriger la ptose et réduire le volume, et (2) repositionner le complexe mamelon-aréole (NAC) sur un pédicule vasculaire vivant.
Quels schémas d’incision sont utilisés pour l’enveloppe cutanée ?
Le schéma d’incision utilisé est choisi en fonction du degré de ptose et de l’ampleur de la réduction :
- Périareolaire (uniquement autour de l’aréole)
- Verticale (incision « sucette »)
- Motif de Wise (incision « T inversé » ou « ancre »)
L’incision périareolaire laisse le moins de cicatrices, mais ne convient qu’aux ptoses légères. L’incision verticale offre une bonne projection pour les ptoses modérées. Le motif de Wise laisse le plus de cicatrices, mais offre un contrôle maximal dans les ptoses les plus sévères et les réductions de grand volume.
Comment préserver la vitalité du mamelon (pédicule) ?
Le « pédicule » est le « pédicule vasculaire » vital constitué de tissu glandulaire, de graisse et de vaisseaux sanguins, préservé et mobilisé pour maintenir la vitalité et la sensibilité du complexe mamelon-aréole (NAC).
Différentes techniques de pédicule sont utilisées pour préserver les vaisseaux qui nourrissent le mamelon. Les principales sont :
- Pédicule inférieur
- Pédicule supéro-médial
- Pédicule supérieur
Par exemple, une procédure courante et fiable est la combinaison « pédicule supéro-médial avec résection cutanée en motif de Wise (T inversé) ».
Comment se déroule la reconstruction mammaire après mastectomie ?
Il existe deux voies principales pour la reconstruction mammaire après mastectomie (ablation du sein) : la reconstruction par implant ou la reconstruction autologue (avec les propres tissus de la patiente).
Quels sont les avantages et les inconvénients de la reconstruction par implant ?
C’est l’approche la plus courante. Sa popularité vient de sa simplicité technique et, surtout, de « l’absence de morbidité du site donneur (zone de prélèvement) ».
Cependant, les implants comportent des risques à long terme tels que la contracture capsulaire, la rupture de l’implant. Plus important encore, la reconstruction par implant présente des « taux de complications plus élevés dans les zones irradiées », ce qui en fait une option moins privilégiée chez les patientes susceptibles de recevoir une radiothérapie après la mastectomie.
Qu’est-ce que la reconstruction avec les propres tissus du patient (lambeau autologue) ?
La reconstruction autologue utilise les propres tissus de la patiente (souvent l’abdomen, le dos ou la cuisse) pour créer un volume mammaire « naturel », doux et durable. C’est la méthode privilégiée chez les patientes susceptibles de recevoir une radiothérapie.
Quelle est la différence entre le lambeau TRAM et le lambeau DIEP ?
C’est le meilleur exemple montrant l’évolution de cette reconstruction autologue. Les deux utilisent généralement la peau et la graisse de la partie inférieure de l’abdomen pour créer un nouveau sein, mais il existe une différence vitale :
- Lambeau TRAM pédiculé : Il s’agit d’une technique plus ancienne. Un grand fuseau de peau et de graisse prélevé dans le bas de l’abdomen est récolté avec une partie ou la totalité du muscle droit de l’abdomen (rectus abdominis) sous-jacent. Cet ensemble est ensuite tunnelisé sous la peau pour atteindre le thorax tout en restant attaché à sa source sanguine.
Inconvénient : Le principal inconvénient est une morbidité importante du site donneur (abdomen). Sacrifier le muscle droit entraîne fréquemment une faiblesse de la paroi abdominale, une voussure et une hernie (jusqu’à 16 %).
- Lambeau libre DIEP : C’est la méthode privilégiée dans la pratique moderne et il s’agit d’une technique « épargnant le muscle ».
Technique : Comme le TRAM, ce lambeau utilise la peau et la graisse du bas de l’abdomen. Cependant, le chirurgien dissèque minutieusement par microchirurgie, à travers le muscle, les petits vaisseaux sanguins (perforantes) qui nourrissent cette peau et cette graisse, en laissant le muscle entièrement en place. Le lambeau est ensuite transféré au thorax (séparé de sa source sanguine) et ses vaisseaux sont resuturés (anastomosés) sous microscope aux vaisseaux receveurs du thorax.
Avantages : Cette technique fournit le même tissu « naturel » que le lambeau TRAM, mais en préservant l’intégralité du muscle abdominal, elle minimise la morbidité du site donneur abdominal (taux de hernie de 1 %).
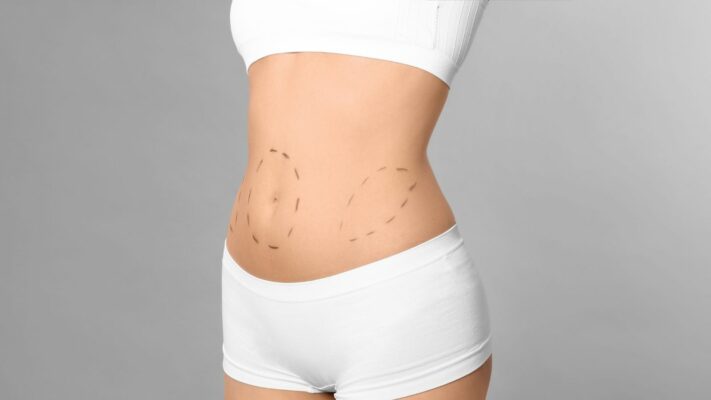
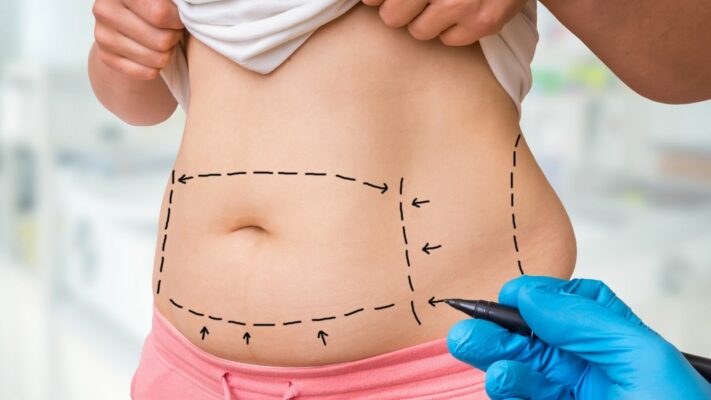
À qui s’adresse l’abdominoplastie (plastie abdominale) ?
L’abdominoplastie est une procédure chirurgicale conçue pour corriger deux problèmes anatomiques principaux : l’excès de relâchement cutané et la séparation des muscles droits de l’abdomen (diastasis des grands droits). Ces situations apparaissent généralement après une grossesse ou une perte de poids importante.
Quelle est la différence entre une plastie abdominale complète et une mini-plastie abdominale ?
L’ampleur de l’intervention est déterminée selon la gravité du problème, et il existe principalement deux types :
- Abdominoplastie complète
- Mini-abdominoplastie
La plastie abdominale complète est nécessaire en cas de relâchement important et de diastasis des grands droits, aussi bien sous-ombilical que sus-ombilical. Dans cette procédure, les muscles sont généralement réparés (plication) et l’ombilic est déplacé à son nouvel emplacement. La mini-plastie abdominale, en revanche, convient aux patients présentant un relâchement léger uniquement sous l’ombilic et généralement sans diastasis. Il s’agit d’une intervention plus limitée, et l’ombilic n’est pas touché.
Qu’est-ce que la lipoabdominoplastie ?
La lipoabdominoplastie représente une évolution moderne qui combine la liposuccion à l’exérèse cutanée de l’abdominoplastie. Dans cette technique, on évite le décollement (undermining) traditionnel étendu du lambeau abdominal. À la place, la liposuccion est utilisée pour la « lipo-dissection ». Cette approche préserve le fascia de Scarpa et, surtout, les vaisseaux perforants de la paroi abdominale qui assurent l’apport sanguin au lambeau. En préservant cette source sanguine robuste et en minimisant l’« espace mort » créé par un large décollement, il a été démontré que la lipoabdominoplastie présente un taux de complications plus faible, notamment en ce qui concerne le sérome (accumulation de liquide).
Quelles sont les différences entre les méthodes de liposuccion ?
La liposuccion peut être réalisée à l’aide de différentes technologies. Les principales méthodes sont :
- Suction-Assisted Lipoplasty (SAL) – méthode traditionnelle
- Ultrasound-Assisted Lipoplasty (UAL / VASER) – énergie ultrasonique
- Power-Assisted Lipoplasty (PAL) – vibration mécanique
La SAL consiste, après infiltration de solution tumescente, à fragmenter et aspirer physiquement la graisse par le mouvement manuel (aller-retour) de la canule. La PAL utilise un instrument manuel qui fait vibrer rapidement la canule de manière mécanique ; cela réduit la fatigue du chirurgien et accélère la procédure, en particulier dans les zones de grand volume ou plus dures (fibrosées).
Le VASER (UAL) est un dispositif de « prétraitement de la graisse ». Il utilise une sonde spéciale émettant une énergie ultrasonique à haute fréquence afin d’émulsifier (liquéfier) sélectivement la graisse avant son aspiration.
Pourquoi la liposculpture « High-Definition » (esthétique des abdominaux) est-elle réalisée avec le VASER ?
L’innovation fondamentale de l’UAL/VASER n’est pas seulement de retirer la graisse, mais sa sélectivité tissulaire. L’énergie ultrasonique cible les cellules graisseuses tout en « n’endommageant pas les vaisseaux artériels et veineux, les lymphatiques et les septa fibreux (tissu conjonctif) ».
Cette sélectivité permet au chirurgien de réaliser une « liposculpture haute définition » (p. ex. l’aspect « six-pack »). La SAL traditionnelle est traumatique ; travailler superficiellement avec une canule de SAL peut endommager gravement les vaisseaux et les cloisons sous la peau, entraînant des irrégularités. Le VASER, en préservant ces structures non graisseuses critiques, permet au chirurgien de travailler en toute sécurité « dans le plan immédiatement sous-dermique » (juste sous la peau) et de faire ressortir les reliefs musculaires.
Qu’est-ce que « l’échelle de reconstruction » (Reconstructive Ladder) ?
« L’échelle de reconstruction » est un concept fondamental en chirurgie plastique pour la fermeture d’une plaie. Elle organise les techniques dans un cadre hiérarchique allant des plus simples aux plus complexes.
Les échelons de cette échelle, du plus simple au plus complexe, sont :
- Cicatrisation secondaire (fermeture spontanée)
- Fermeture primaire (suture)
- Greffe de peau
- Lambeaux locaux (tissu adjacent)
- Lambeaux pédiculés (tissu pédiculé)
- Lambeaux libres (microchirurgie)
Cependant, dans la pratique moderne, on utilise souvent le principe de « l’ascenseur reconstructif ». Cela signifie qu’un chirurgien peut sauter des étapes plus simples pour choisir une option plus complexe (par exemple un lambeau libre pour une plaie profonde de la jambe) si cela « optimise le résultat ». L’objectif n’est pas la fermeture la plus simple, mais la reconstruction la plus appropriée et la plus durable.
Quelle est la différence entre une greffe (greffe de peau) et un lambeau ?
Ces deux termes constituent la base de la chirurgie reconstructrice et sont souvent confondus.
- Greffe de peau : Une greffe de peau est le transfert, sur un lit de plaie receveur, d’une peau (épiderme et quantité variable de derme) complètement séparée de sa source sanguine. Pour survivre (« prendre »), la greffe doit être nourrie par diffusion (imbibition) depuis le lit sous-jacent, puis faire croître de nouveaux vaisseaux sanguins dans la zone.
- Lambeau : Un lambeau est une unité de tissu déplacée pour couvrir un défaut tout en emportant avec elle sa propre vascularisation (elle peut inclure peau, graisse, muscle). Cette vascularisation reste attachée à son site d’origine (pédicule) ou est connectée à une nouvelle source sanguine par microchirurgie.
Quels sont les types de greffes de peau ?
Il existe deux types principaux de greffes de peau, et il y a entre eux une différence clinique critique :
- Split-Thickness Skin Graft (STSG – épaisseur partielle) : comprend l’épiderme et une partie du derme. Son avantage est un taux de prise très élevé et le fait que le site donneur (souvent la cuisse) peut cicatriser spontanément. Elle est utilisée pour couvrir de grandes surfaces (comme les brûlures).
- Full-Thickness Skin Graft (FTSG – pleine épaisseur) : comprend l’épiderme et l’intégralité du derme. Son avantage est de fournir des résultats esthétiques et fonctionnels bien meilleurs et, surtout, de provoquer beaucoup moins de rétraction secondaire (contraction). Son inconvénient est une prise plus difficile (car elle est plus épaisse) et la nécessité de fermer le site donneur par suture, ce qui limite la taille de la greffe pouvant être prélevée.
Le choix clinique est un compromis : la STSG fournit une fermeture fiable ; la FTSG, elle, fournit une reconstruction fonctionnelle/esthétique de haute qualité (notamment au niveau du visage, des mains et des articulations).