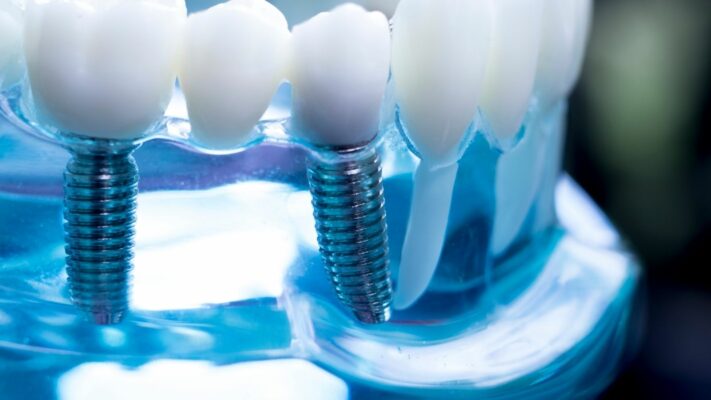
Zahnbehandlungen sind professionelle medizinische Maßnahmen, die durchgeführt werden, um die Gesundheit von Mund und Zähnen zu erhalten, bestehende Probleme zu lösen und ästhetische Anliegen zu beseitigen. Das grundlegende Ziel dieser Maßnahmen besteht darin, sicherzustellen, dass die Person grundlegende Funktionen wie Kauen und Sprechen reibungslos ausführen kann und zugleich ein gesundes Lächeln erhält. Aktuelle Ansätze konzentrieren sich nicht nur darauf, das Problem zu beheben, sondern auch die Gewebeintegrität zu bewahren und langfristig dauerhafte Ergebnisse zu erzielen. Dieser Prozess berücksichtigt zudem den Einfluss der Mundgesundheit auf die allgemeine Körpergesundheit.

EFC CLINIC ist ein Exzellenzzentrum, das sich auf die anspruchsvollsten Bereiche der chirurgischen Medizin spezialisiert hat – von der ästhetischen Chirurgie bis hin zu interventionellen Behandlungen – wo jeder Schritt mit höchster Sorgfalt durchgeführt wird. Medizinische Exzellenz, ästhetische Präzision und eine kompromisslose ethische Haltung treffen hier auf derselben Linie zusammen. Unsere fachärztlich weitergebildeten Spezialisten bieten evidenzbasierte Versorgung durch moderne Bildgebung, standardisierte Protokolle und Sicherheitssysteme mit dem Ziel, natürliche und verlässliche Ergebnisse zu erzielen. Von der Beratung bis zur Genesung wird Ihre Betreuung durch klare Kommunikation, transparente Planung und echten Respekt für Ihre Gesundheit ganzheitlich koordiniert.
Warum ist die richtige Diagnose für eine erfolgreiche Zahnbehandlung so wichtig?
Der erste und wichtigste Schritt zur Lösung eines Problems besteht darin, dieses Problem zu verstehen. In der modernen Zahnmedizin basiert die gesamte Behandlungsplanung vollständig auf präzisen Diagnosemethoden. In Fällen, in denen die visuelle Untersuchung nicht ausreicht, kommen die von der Technologie bereitgestellten Bildgebungsmöglichkeiten zum Einsatz. Der Wechsel von analogen (alten) Filmen zur digitalen Bildgebung ist eine revolutionäre Veränderung, die sowohl die Genauigkeit der Diagnose als auch die Patientensicherheit erhöht.
Warum sind digitale Röntgenaufnahmen besser als alte Filmsysteme?
Die digitale Radiographie (Röntgen) ist inzwischen zur Standard-Bildgebungsmethode moderner Kliniken geworden. Diese Technologie verwendet anstelle von Filmen spezielle digitale Sensoren, um das Bild zu erfassen, und überträgt es innerhalb von Sekunden direkt auf den Computerbildschirm.
Dieses digitale System bietet Patientinnen und Patienten sowie Ärztinnen und Ärzten drei grundlegende Vorteile. Erstens: eine höhere Patientensicherheit. Digitale Sensoren sind wesentlich empfindlicher als alte Filmtypen. Das bedeutet, dass für ein qualitativ hochwertiges Diagnosebild deutlich weniger Strahlung erforderlich ist. Insbesondere bei Kindern oder in Situationen, in denen häufig geröntgt werden muss, ist es ein großer Vorteil, die insgesamt aufgenommene Strahlendosis des Körpers zu minimieren.
Zweitens: eine überlegene Diagnosefähigkeit. Traditionelle Filme sind statisch; nach der Aufnahme kann daran nichts mehr verändert werden. Digitale Bilder hingegen können am Computer verarbeitet werden. Die Ärztin oder der Arzt kann die Helligkeit und den Kontrast des Bildes anpassen oder auf einen verdächtigen Bereich zoomen (vergrößern), um kleine beginnende Kariesstellen oder feine Details an der Wurzelspitze, die sonst übersehen werden könnten, deutlich klarer zu erkennen. Dies erhöht die Diagnosesicherheit unmittelbar.
Drittens: Geschwindigkeit und Effizienz. Dass die Bilder sofort auf dem Bildschirm erscheinen, beschleunigt den Diagnose- und Behandlungsprozess enorm. Entwicklungsbäder, chemische Prozesse und die Notwendigkeit einer Dunkelkammer wie bei alten Filmsystemen entfallen vollständig. Zudem dauert es dank digitaler Archivierung nur Sekunden, auf frühere Aufnahmen zuzugreifen oder sie zur Konsultation an eine andere Fachperson zu senden.
Wird bei jeder Patientin und jedem Patienten eine 3D-(CBCT)-Zahntomographie angefertigt?
Die Kegelstrahl-Computertomographie (CBCT oder 3D-Tomographie) ist ein spezielles und fortschrittliches Bildgebungsverfahren, das dreidimensionale (3D) Aufnahmen des Kiefer- und Gesichtsbereichs liefert. Mit einer deutlich geringeren Strahlendosis als die medizinische Computertomographie erstellt sie eine detaillierte Karte der Zähne, des Knochens, der Nervenkanäle und der Nasennebenhöhlen.
Es ist jedoch sehr wichtig zu wissen: Die CBCT ist kein Verfahren, das die routinemäßigen 2D-Röntgenaufnahmen (Panorama- oder kleine Zahnfilme) ersetzt. Für die meisten zahnärztlichen Untersuchungen und Standardbehandlungen (z. B. einfache Füllungen oder Zahnsteinentfernung) sind herkömmliche digitale 2D-Röntgenbilder weiterhin die erste Wahl und meist ausreichend.
Die CBCT ist ein sekundäres „Problemlösungs“-Instrument. Sie wird nur in komplexen Fällen, in denen 2D-Röntgenaufnahmen nicht ausreichen, oder bei chirurgischen Planungen eingesetzt. Zu den wichtigsten Anwendungsbereichen gehören:
- Implantatplanung
- Operationen von retinierten Weisheitszähnen (insbesondere bei Nähe zum Nerv)
- Wurzelkanalbehandlungen bei Zähnen mit komplexer Wurzelanatomie
- Grenzbestimmung pathologischer Läsionen wie Zysten oder Tumoren
- Beurteilung von Frakturen des Kieferknochens
Eine wichtige Einschränkung der CBCT besteht darin, dass Weichgewebe (z. B. Zahnfleisch, Wange, Zunge) nicht detailliert dargestellt werden. Daher kann bei Verdacht auf einen Weichgewebstumor anstelle dieser Technologie eine medizinische CT oder MRT (Magnetresonanztomographie) erforderlich sein.
Welche Behandlungen werden angewendet, um Karies und Zahnfleischerkrankungen zu verhindern?
Die moderne Zahnmedizin konzentriert sich nicht nur auf die Behandlung bestehender Probleme, sondern auch darauf, deren Entstehung zu verhindern. Das Management von Karies und Zahnfleischerkrankungen (Parodontitis), den zwei Hauptursachen für Zahnverlust, beginnt mit präventiven Behandlungen.
Was ist der Unterschied zwischen Fissurenversiegelung (Zahnimpfung) und Fluoridlack?
Auch wenn diese beiden Methoden manchmal verwechselt werden, verfügen sie tatsächlich über unterschiedliche, sich ergänzende Schutzmechanismen.
Fissurenversiegelungen bestehen in der Regel aus einem fließfähigen Kompositmaterial (weiße Füllung). Sie werden insbesondere auf die tiefen, schmalen Vertiefungen der Kauflächen von Backenzähnen aufgetragen, die als „Pit“ und „Fissur“ bezeichnet werden. Diese Vertiefungen sind so eng, dass die Zahnbürste sie nicht erreichen kann, und sie sind ideale Bereiche für die Ansammlung von Bakterien; Karies beginnt am häufigsten genau dort. Die Fissurenversiegelung füllt diese Grübchen, schafft eine glatte Oberfläche und fungiert als physische Barriere zwischen Zahn und Bakterien. Sie wird besonders für Kinder und Jugendliche dringend empfohlen, wenn die bleibenden Backenzähne neu durchgebrochen sind. Sie verhindert nicht nur neue Karies, sondern kann auch das Fortschreiten bereits vorhandener, noch nicht kavitätenbildender Initialkaries stoppen.
Fluoridlack hingegen ist ein hochkonzentrierter, professionell aufgetragener Fluoridlack. Er wird auf den Zahnschmelz aufgetragen, stärkt dessen Struktur und macht ihn widerstandsfähiger gegen Säureangriffe. Er bietet also eher einen chemischen Schutzpanzer als eine physische Barriere. Wissenschaftliche Studien haben bestätigt, dass die Anwendung von Fluoridlack bei Kindern sehr wirksam zur Vorbeugung von Karies ist. Bei Erwachsenen kann er insbesondere hilfreich sein, um „Wurzelkaries“ zu verhindern, die auf freiliegenden Wurzeloberflächen infolge von Zahnfleischrückgang auftritt.
Kurz gesagt: Die beiden Methoden sind keine Konkurrenten, sondern ergänzen sich. Die Fissurenversiegelung schützt das anatomische Risiko des Zahnes (tiefe Grübchen). Der Fluoridlack stärkt die gesamte Zahnoberfläche chemisch.
Wie wird eine Zahnfleischerkrankung (Parodontitis) behandelt?
Parodontitis ist eine schwere Infektionskrankheit, die nicht nur das Zahnfleisch, sondern auch das Knochengewebe betrifft, das die Zähne stützt. Unbehandelt führt sie zu Zahnlockerung und Zahnverlust. Während die Behandlung früher stärker auf Chirurgie ausgerichtet war, basiert der moderne Ansatz heute auf einem evidenzbasierten, stufenweisen Protokoll.
Die Grundlage und der „Goldstandard“ der nicht-chirurgischen Parodontaltherapie ist die Zahnsteinentfernung (Scaling) und Wurzelglättung (Root Planing – SRP). Dies ist der erste und grundlegende Behandlungsschritt, der bei jeder Patientin und jedem Patienten mit der Diagnose Parodontitis durchgeführt werden muss. Dabei werden Plaque, Bakterien und Zahnstein (Tartar), die sich auf der Zahnoberfläche und in der Zahnfleischtasche ansammeln, mit speziellen Instrumenten entfernt. Anschließend werden raue Bereiche auf der Wurzeloberfläche sowie bakterielle Toxine ausgeschabt, um eine glatte, saubere und ebenmäßige Oberfläche zu erhalten. Diese glatte Oberfläche fördert, dass sich das Zahnfleisch wieder gesund an die Wurzeloberfläche anheftet, und erschwert das erneute Anhaften von Bakterien.
Kontaktieren Sie uns jetzt, um detaillierte Informationen über unsere Behandlungen und Operationen zu erhalten und einen Termin zu vereinbaren!
Ist bei der Zahnfleischbehandlung immer eine Operation erforderlich?
Nein, ist es nicht. Früher bestand das Ziel der Zahnfleischbehandlung darin, Zahnfleischtaschen chirurgisch „zu eliminieren“. Langzeitstudien haben jedoch gezeigt, dass wichtiger als das anatomische Beseitigen der Tasche ist, das Knochenniveau, das den Zahn hält, biologisch zu stabilisieren (also den Knochenabbau zu stoppen).
Dieser Wandel im Verständnis hat dazu geführt, dass die Behandlung nach der anfänglichen Taschentiefe des Patienten geplant wird.
- Flache Taschen (1–3 mm)
- Mittlere Taschen (4–6 mm)
- Tiefe Taschen (6 mm und mehr)
Flache Taschen deuten auf einen gesunden Zustand oder eine leichte Zahnfleischentzündung (Gingivitis) hin; eine professionelle Zahnsteinentfernung ist ausreichend. Bei mittel tiefen Taschen (4–6 mm) wird die Behandlung unbedingt mit einer nicht-chirurgischen SRP begonnen. Wissenschaftliche Nachweise zeigen, dass SRP bei Taschen dieser Tiefe im Vergleich zur Chirurgie (Flap-Operation) einen größeren Gewinn an Knochenhöhe erzielt.
Bei tiefen Taschen (6 mm und mehr) kann SRP allein jedoch nicht ausreichen, da es physisch schwierig ist, mit den Instrumenten bis zum tiefsten Punkt der Tasche zu gelangen und eine vollständige Reinigung durchzuführen. In diesen Fällen kann eine chirurgische Behandlung (offenes Flap-Debridement) bevorzugt werden. Die Chirurgie ermöglicht es der Behandlerin oder dem Behandler, das Zahnfleischgewebe anzuheben, direkt auf die Wurzeloberfläche zuzugreifen und unter Sicht eine vollständige Reinigung vorzunehmen.
Folglich ist die Diskussion „Operation oder nicht-operative Behandlung?“ nicht mehr gültig. Die moderne Behandlung ist stufenweise. Es wird immer zuerst mit einer nicht-operativen SRP begonnen. Nach einigen Wochen wird der Patient erneut beurteilt, und die Entscheidung für eine chirurgische Weiterbehandlung wird anhand des Ansprechens auf die erste Therapie getroffen, insbesondere anhand der „verbleibenden Taschentiefe und der Blutung“.
Welche Füllungs- und Kronenbehandlungen werden bei gebrochenen oder kariösen Zähnen angewendet?
Restaurative Behandlungen zielen darauf ab, Zahnsubstanz wiederherzustellen, die durch Karies oder Trauma verloren gegangen ist. Dies reicht von einfachen Füllungen in einer Sitzung bis hin zu vollflächigen Kronen, die im Labor hergestellt werden.
Sind Amalgam-(schwarze) Füllungen oder Komposit-(weiße) Füllungen besser?
Über Jahrzehnte hinweg war Amalgam, insbesondere im Seitenzahnbereich, das Standardfüllungsmaterial. Heute stehen jedoch Kompositkunststoffe (weiße Füllungen) sowohl ästhetisch als auch hinsichtlich der Leistung im Vordergrund.
Die Frage, die Patientinnen und Patienten am meisten interessiert, ist die Sicherheit von Amalgam. Zahlreiche umfassende wissenschaftliche Untersuchungen haben gezeigt, dass Amalgamfüllungen (trotz ihres Quecksilbergehalts) im Vergleich zu Kompositfüllungen keinen wissenschaftlich nachgewiesenen Schaden verursachen, der zu einer systemischen Erkrankung (wie Nieren-, neurologischen oder Immunsystemproblemen) führt.
Die Hauptgründe für den Rückgang von Amalgam sind eher ästhetischer Natur (schwarze Farbe) sowie Umweltfaktoren. Außerdem „haften“ Kompositfüllungen chemisch am Zahn (Bonding), während Amalgam nur mechanisch klemmt; dadurch sind Kompositfüllungen substanzschonender.
In Bezug auf die Haltbarkeit glaubte man früher, Amalgam sei überlegen, doch moderne Kompositmaterialien haben diese Lücke geschlossen und sogar übertroffen. Eine groß angelegte neue Studie aus dem Jahr 2024, die mehr als 650.000 Patientinnen und Patienten untersuchte, fand bei einer 8-jährigen Nachbeobachtung, dass die Ausfallrate von Kompositfüllungen (11,98 %) deutlich niedriger war als die Ausfallrate von Amalgamfüllungen (17,49 %).
Was sind Inlays und Onlays (Porzellanfüllungen) und worin unterscheiden sie sich von normalen Füllungen?
Inlays und Onlays sind eine „Mittelweg“-Behandlungsoption für Fälle, in denen ein Zahn zu stark beschädigt ist, um mit einer direkten Füllung restauriert zu werden, aber noch nicht so geschwächt ist, dass er eine vollständige Krone benötigt.
Sie werden als „indirekte Restaurationen“ bezeichnet. Das heißt: Nachdem der Defekt im Zahn abgeformt wurde, werden sie im Labor oder in speziellen CAD/CAM-Geräten (computergestütztes Design) in der Klinik aus Porzellan- (Keramik-) oder verstärkten Kompositblöcken hergestellt. Wie ein Puzzle-Teil werden sie so entworfen, dass sie den fehlenden Teil des Zahnes ergänzen, und mit speziellen Klebstoffen (Bonding) am Zahn befestigt.
Das Hauptziel dieser Behandlung ist mechanischer Natur. Insbesondere bei Backenzähnen mit großem Substanzverlust kann es für eine normale Kompositfüllung schwierig sein, den Kaukräften standzuhalten. Inlays/Onlays hingegen werden aus einem Stück und aus einem wesentlich widerstandsfähigeren Material gefertigt, sodass sie den Zahn nicht nur ergänzen, sondern auch die verbleibende gesunde Zahnsubstanz schützen. Ihr Erfolg hängt von einer „perfekten Isolation“ (also dem vollständigen Trockenhalten) des Bereichs während des Klebevorgangs ab.
Sollte bei einer Zahnkrone Zirkonoxid oder metallkeramisches Porzellan bevorzugt werden?
Wenn ein Zahn vollständig überkront werden muss (z. B. bei starkem Substanzverlust, nach einer Wurzelkanalbehandlung oder aufgrund eines Bruchs), sind in der modernen Zahnmedizin zwei der am häufigsten verwendeten Optionen metallkeramische Kronen (PFM) und vollkeramische Kronen (insbesondere Zirkonoxid).
Zirkonoxid ist ein keramisches Material, das sich durch überlegene Biegefestigkeit, Bruchzähigkeit und hervorragende Biokompatibilität (zahnfleischfreundlich) auszeichnet.
„Monolithisches Zirkonoxid“ (MZ), also Kronen, die aus einem einzigen Zirkonoxidblock gefertigt werden, bietet gegenüber metallkeramischen Kronen (PFM) deutliche Vorteile. Wissenschaftliche Studien zeigen, dass das häufigste Problem bei PFM-Kronen das „Abplatzen“ oder „Brechen“ der darüberliegenden Keramik ist. Eine 5-jährige klinische Studie fand bei implantatgetragenen Kronen eine Keramikfrakturrate von 14 % bei PFM, während diese Rate bei monolithischem Zirkonoxid nur 2 % betrug.
Außerdem kann bei PFM-Kronen am Zahnfleischrand im Laufe der Zeit ein grauer Metallschimmer sichtbar werden, während Zirkonoxidkronen, da sie kein Metall enthalten, ein deutlich natürlicheres und ästhetischeres Ergebnis liefern. Patientinnen und Patienten sind mit der Ästhetik von Zirkonoxid deutlich zufriedener als mit metallkeramischem Porzellan.
Sind alle Zirkonoxidkronen gleich?
Nein, sind sie nicht. Es gibt zwei Arten von Zirkonoxidkronen auf dem Markt, und es ist wichtig, den Unterschied zu kennen.
- Monolithisches Zirkonoxid (einteilig)
- Mit Keramik verblendetes Zirkonoxid (ästhetisch)
Monolithisches Zirkonoxid ist die oben erwähnte, aus einem einzigen massiven Block hergestellte und extrem widerstandsfähige Krone. Sie ist ideal für Seitenzähne, bei denen die mechanische Belastbarkeit im Vordergrund steht. Ein Abplatzen der Keramik ist nicht zu befürchten.
Beim keramisch verblendeten Zirkonoxid ist die Unterstruktur (Kern) aus Zirkonoxid, jedoch wird sie zur Erzielung einer ästhetischeren Optik (mehr Transluzenz und Farbschichtung) mit einer schwächeren ästhetischen Keramik verblendet. Wissenschaftliche Übersichtsarbeiten bestätigen, dass das „Brechen/Abplatzen“ dieser oberen Keramikschicht die häufigste Komplikation bei Zirkonoxidrestaurationen ist.
Dies bietet der Behandlerin bzw. dem Behandler und der Patientin bzw. dem Patienten eine kritische Wahl: Monolithisches Zirkonoxid bietet maximale Haltbarkeit; verblendetes Zirkonoxid kann (insbesondere im Frontzahnbereich) eine überlegene Ästhetik bieten, hat jedoch ein höheres Risiko für mechanische Frakturen.
Kontaktieren Sie uns jetzt, um detaillierte Informationen über unsere Behandlungen und Operationen zu erhalten und einen Termin zu vereinbaren!
Wie wird eine moderne Wurzelkanalbehandlung durchgeführt und wovon hängt ihr Erfolg ab?
Die moderne Endodontie (Wurzelkanalbehandlung) hat die Reinigung des infizierten Nervengewebes (Pulpa) im Zahn von einem zweidimensionalen mechanischen Verfahren in einen technologiegestützten dreidimensionalen (3D) Desinfektionsprozess verwandelt. Die Erfolgsraten sind sehr hoch.
Ziel der Behandlung ist es, die bakterielle Belastung im komplexen Kanalsystem des Zahnes zu eliminieren. Dies wird durch ein mehrstufiges, in moderne Technologie integriertes Protokoll erreicht: Diagnose (falls erforderlich mit 3D-Tomographie), Zugang (mithilfe eines Mikroskops), Aufbereitung (mit flexiblen rotierenden Instrumenten), 3D-Desinfektion, 3D-Füllung und definitive Restauration.
Der größte Paradigmenwechsel in der modernen Wurzelkanalbehandlung ist die Erkenntnis, dass die mechanische Aufbereitung (Feilen) allein nicht ausreicht. Das Wurzelkanalsystem eines Zahnes ist nicht wie ein gerades Rohr; es ähnelt vielmehr den Wurzeln eines Baumes, mit Tausenden von Seitenästen, Verbindungen zwischen Kanälen und Tubuli, die von den Hauptkanälen abzweigen.
Rotierende Instrumente (Feilen) können nur die Hauptkanäle formen; sie erreichen jedoch diese komplexen Seitenbereiche nicht. Daher hängt der Erfolg der Behandlung von der chemischen Desinfektion (3D-Reinigung) ab, die eingesetzt wird, um die Keime in diesen nicht erreichbaren Bereichen abzutöten. Zu diesem Zweck werden starke Spüllösungen verwendet. Um die Wirksamkeit dieser Chemikalien zu erhöhen, werden „Aktivierungs“-Techniken (z. B. Ultraschallschwingungen) eingesetzt, damit die Flüssigkeit in die gesamte komplexe Anatomie eindringen kann.
Warum ist es so wichtig, den Zahn nach einer Wurzelkanalbehandlung zu überkronen?
Die „definitive Restauration“ (Füllung oder Krone) ist kein separater Schritt, sondern ein untrennbarer und zwingender Bestandteil des endodontischen Protokolls. So perfekt die Wurzelkanalbehandlung auch durchgeführt wird: Wenn der obere Teil des Zahnes (koronaler Anteil) nicht dicht und zugleich so restauriert wird, dass der Zahn vor Frakturen geschützt ist, wird die Behandlung scheitern.
Ein Versagen der koronalen Restauration führt zu zwei grundlegenden Problemen.
- Bakterielle Undichtigkeit verhindern
- Frakturen verhindern
Erstens: Bakterien aus dem Speichel dringen über den Rand der Restauration ein und infizieren die Kanäle erneut (die Behandlung ist umsonst). Zweitens: Wurzelkanalbehandelte Zähne (insbesondere Backenzähne) werden „spröde“, weil sie ihre Vitalität verlieren und im Inneren Substanz fehlt. Eine Krone umschließt den Zahn wie ein Ring und verhindert dieses fatale Frakturrisiko.
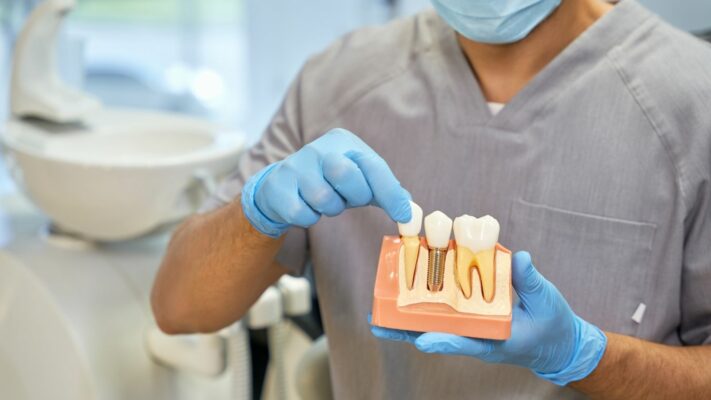
Welche modernen Ansätze gibt es bei Zahnextraktionen und Implantatbehandlungen?
Die Oralchirurgie und Implantologie konzentrieren sich darauf, verlorene Zähne zu ersetzen und dabei das vorhandene Knochengewebe zu erhalten.
Was kann getan werden, um Knochenabbau nach einer Zahnentfernung zu verhindern?
Eine Zahnentfernung löst unvermeidlich einen Heilungs- und Remodellierungsprozess im Knochen aus. Leider führt dieser Prozess immer zu einer Knochenresorption (Abbau). Innerhalb der ersten 6 Monate nach der Extraktion kann es zu einem deutlichen Verlust an Knochenbreite und -höhe kommen.
Um diesen Verlust zu minimieren, gibt es zwei moderne Ansätze. Der erste ist die „minimaltraumatische Extraktion“. Ziel dieser Technik ist es, den Zahn zu entfernen, ohne die dünne Knochenwand auf der Wangenseite (bukkal) zu brechen oder zu verletzen. Diese dünne Wand ist am anfälligsten für Resorption.
Der zweite ist die „Socket Preservation“ (Alveolar Ridge Preservation – ARP). Dabei handelt es sich um ein Verfahren zum Erhalt der Extraktionsalveole und es ist insbesondere indiziert, wenn das Implantat nicht sofort gesetzt wird (verzögertes Implantat). Nach einer minimaltraumatischen Extraktion wird die Alveole (Socket) vollständig von infiziertem Gewebe gereinigt, und in den Hohlraum wird ein Knochenersatzmaterial (Knochenersatzgranulat) eingebracht. Anschließend wird es in der Regel mit einer resorbierbaren Kollagenmembran (Barriere) abgedeckt.
Dieses Verfahren kann den Knochenverlust nicht vollständig stoppen, sondern nur begrenzen. Der eigentliche klinische Nutzen besteht darin, eine ideale Basis für ein späteres Implantat zu schaffen, indem der Bedarf an komplexeren, kostspieligeren und schwierigeren Knochenaufbauverfahren (Knochenregeneration oder Sinuslift) minimiert wird.
Kann ein Implantat unmittelbar nach dem Ziehen des Zahnes eingesetzt werden?
Der Zeitpunkt der Implantation nach einer Extraktion ist eine der kritischsten Entscheidungen der Behandlung. Es gibt drei grundlegende Zeitpunkte:
- Sofort (immediat)
- Früh (nach 4–16 Wochen)
- Verzögert (nach 4 Monaten und mehr)
Das „Sofortimplantat“, also das Einsetzen eines Implantats in derselben Sitzung wie die Extraktion, ist unter bestimmten Voraussetzungen möglich und kann vorteilhaft sein. Es ist jedoch ein komplexes Thema, das eine sorgfältige Interpretation klinischer Daten erfordert.
Wissenschaftliche Studien zeigen tendenziell, dass verzögerte (abwartende) Implantationen hinsichtlich der Überlebens- (Erfolgs-)Rate statistisch gesehen zwar nur geringfügig, aber sicherer und vorhersehbarer sind als Sofortimplantationen. Bei verzögerten Implantaten liegt die Erfolgsrate konstant über 95 %.
Der eigentliche Unterschied zeigt sich bei Komplikationen und Ästhetik. Dies ist ein „hohes Risiko, hohe Belohnung“-Szenario:
Risiko: Das Setzen eines Sofortimplantats ist mit einem höheren Komplikationsrisiko verbunden. Das deutlichste Risiko ist ein Zahnfleischrückgang im Bereich des Implantats.
Belohnung: Andererseits zeigen einige Hinweise, dass in idealen Fällen (z. B. wenn die Extraktionsalveole vollständig intakt ist, der Gingivatyp der Patientin bzw. des Patienten dick ist) das endgültige ästhetische Ergebnis mit einem Sofortimplantat besser sein kann.
Dies zeigt, dass die Fallauswahl von entscheidender Bedeutung ist. Während das verzögerte (abwartende) Implantat als ein sichereres, weniger riskantes und vorhersehbares „sicherer Hafen“-Protokoll erscheint, kann ein Sofortimplantat bei idealen Bedingungen ästhetisch ein besseres Ergebnis liefern.
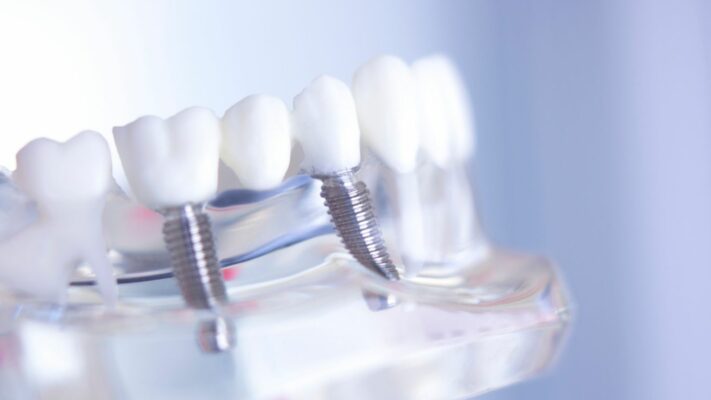
Was ist bei Einzelzahnlücke besser: Brücke oder Implantat?
Bei einer Einzelzahnlücke ist eine implantatgetragene Einzelkrone (ISSC) klinisch eine überlegene Option gegenüber einer herkömmlichen zahngetragenen Brücke (FDP).
Ein Implantat ist deutlich substanzschonender und weniger invasiv, weil für eine Brücke die benachbarten (meist gesunden) Zähne neben der Lücke nicht beschliffen (verkleinert) werden müssen. Es wird nur der fehlende Bereich behandelt.
Zudem sind implantatgetragene Kronen langlebiger. Nach 5 Jahren beträgt die Überlebensrate implantatgetragener Kronen 96,8 %, während sie bei traditionellen Brücken 84 % beträgt. Wenn bei einer Brücke ein Problem auftritt (z. B. wenn einer der Pfeilerzähne kariös wird), muss die gesamte Konstruktion ersetzt werden, während das Implantat eine eigenständige, unabhängige Struktur ist.
Sind transparente Aligner oder Zahnspangen in der kieferorthopädischen Behandlung wirksamer?
Die Kieferorthopädie korrigiert Fehlstellungen der Zähne und Kiefer sowie Bissstörungen. Heute stehen zwei Hauptmethoden im Vordergrund: transparente Aligner-Schienen (Aligner) und traditionelle festsitzende Apparaturen (Zahnspangen/Brackets).
Wissenschaftliche Übersichtsarbeiten bestätigen, dass beide Methoden insgesamt wirksam bei der Zahnkorrektur sind. Beim Vergleich zeigen sich deutliche Vor- und Nachteile.
Die Evidenz zeigt, dass die Gesamtbehandlungsdauer bei Aligner-Behandlungen im Vergleich zu festsitzenden Zahnspangen signifikant kürzer ist. Außerdem bieten Aligner die Vorteile von Ästhetik, Komfort und Herausnehmbarkeit.
Obwohl die allgemeinen Erfolgswerte ähnlich sind, sind festsitzende Zahnspangen (Brackets) bei einigen spezifischen und anspruchsvollen Details weiterhin überlegen.
Zahnspangen sind im Vergleich zu Alignern in folgenden Punkten effektiver.
- Die „Torque“-Kontrolle (Position der Wurzeln) präzise steuern
- Schwierige Rotationen (Drehungen) insbesondere bei runden Zähnen wie kleinen Prämolaren vollständig durchführen
- Am Ende der Behandlung einen vollständigen okklusalen Kontakt (passgenaues Aufeinandertreffen der Zähne) sicherstellen
Dies zeigt, dass Aligner ein hervorragendes Instrument zur Korrektur leichter bis mittelgradiger Fehlstellungen sind, während sehr schwierige Fälle, die große Wurzelbewegungen oder eine präzise Bissabstimmung erfordern, weiterhin mit Zahnspangen vorhersehbarer behandelt werden.
Was sind Zahnaufhellung und ästhetische Lamina-Behandlungen?
Die ästhetische Zahnmedizin umfasst Zahnaufhellung (Bleaching) und Veneer- (Lamina-)Behandlungen, die darauf abzielen, Farbe und Form der Zähne zu verbessern.
Kann ein wurzelkanalbehandelter Zahn, der sich verfärbt hat, aufgehellt werden?
Ja. Dieses Verfahren wird als „non-vitales (devitales) Bleaching“ oder „internes Bleaching“ (Walking Bleach) bezeichnet. Es wird nur bei Zähnen angewendet, die eine Wurzelkanalbehandlung erhalten haben und sich im Laufe der Zeit von innen verfärbt haben (grau oder braun geworden sind).
Im Verfahren wird über die alte Füllung auf der Rückseite des Zahnes eingegangen und der Bereich über der Wurzelfüllung eröffnet. Zum Schutz der Wurzel wird unbedingt eine schützende „Barriere“-Füllung über der Wurzelfüllung platziert. Anschließend wird ein Bleichmittel in den Hohlraum im Zahn eingebracht und mit einer provisorischen Füllung verschlossen. Nach einigen Tagen wird die Farbe kontrolliert, und sobald der gewünschte Ton erreicht ist, wird der Vorgang beendet. Der kritischste und zwingende Schritt dieses Verfahrens ist die Barrierefüllung zum Schutz der Wurzel.
Ist In-Office-Bleaching oder Home-Bleaching dauerhafter?
Für vitale Zähne gibt es zwei Hauptmethoden: das in der Praxis durchgeführte „In-Office-Bleaching“ (schnelles Ergebnis mit hochkonzentrierten Wirkstoffen) und das vom Patienten unter zahnärztlicher Kontrolle zu Hause durchgeführte „Home-Bleaching“ (niedrig konzentrierte Wirkstoffe, die nachts mit individuellen Schienen getragen werden).
Wirksamkeit: Viele wissenschaftliche Übersichtsarbeiten kamen zu dem Ergebnis, dass es zwischen den beiden Methoden hinsichtlich der endgültigen Farbänderung (Aufhellung) keinen signifikanten Unterschied gibt. Beide hellen die Zähne effektiv auf.
Geschwindigkeit und Dauerhaftigkeit: Hier liegt der wichtigste Unterschied. In-Office-Bleaching liefert sehr schnelle Ergebnisse (1 Stunde). Home-Bleaching ist langsamer (dauert 1–2 Wochen). Hinsichtlich der Dauerhaftigkeit zeigen die Hinweise jedoch, dass Home-Bleaching im Vergleich zum In-Office-Bleaching eine länger anhaltende Aufhellung bieten kann und die Wahrscheinlichkeit eines Wiederabdunkelns geringer sein könnte.
Die klinische Entscheidung hängt weniger von der Wirksamkeit als vielmehr von der Patientencompliance und dem Management der Dauerhaftigkeit ab. In-Office-Bleaching ist schneller, aber die Farbe kann schneller zurückkehren. Home-Bleaching ist langsamer und erfordert eine hohe Mitarbeit des Patienten, die Ergebnisse können jedoch dauerhafter sein.
Was ist der Unterschied zwischen Porzellan-Veneers (Veneer) und Komposit-Veneers (Bonding)?
Veneers (Lamina) sind dünne Schalen, die auf die Vorderfläche der Zähne geklebt werden. Sie werden verwendet, um dauerhafte Verfärbungen, Frakturen, Abnutzungen, Lücken zwischen den Zähnen oder kleine Formunregelmäßigkeiten zu korrigieren. Zwischen den beiden Hauptmaterialien bestehen sehr deutliche Unterschiede in Bezug auf Haltbarkeit, Ästhetik und Lebensdauer:
Porzellan- (Keramik-)Veneers:
- Lebensdauer: 10–20 Jahre (langfristig)
- Hohe Resistenz gegen Verfärbungen (Tee, Kaffee, Zigaretten verfärben nicht)
- Überlegene und dauerhafte Ästhetik
- Im Labor hergestellt (höhere Kosten)
- Höhere Bruchfestigkeit
Komposit-Veneers (Bonding):
- Lebensdauer: 5–7 Jahre (mittelfristig)
- Risiko von Verfärbungen und Farbänderungen im Laufe der Zeit
- Gute Ästhetik (jedoch nicht so glänzend und natürlich wie Porzellan)
- Kann in einer Sitzung in der Praxis angewendet werden (kostengünstiger)
- Weniger widerstandsfähig gegen Abrieb und Frakturen (leicht zu reparieren)
Der Unterschied in der Lebensdauer zwischen den beiden Behandlungen (10–20 Jahre für Porzellan, 5–7 Jahre für Komposit) ordnet sie למעשה למעשה in unterschiedliche Kategorien ein. Porzellan-Veneers sind langfristige prothetische Restaurationen und stellen, wenn man ihre Gesamtnutzungsdauer betrachtet, in der Regel eine dauerhaftere Lösung dar. Komposit-Veneers hingegen dienen als eine konservativere (können weniger Beschleifen erfordern), schnellere und mit niedrigeren Anfangskosten verbundene Alternative.